「當時是因為嚴重暈眩、容易流鼻血、身體出現原因不明的瘀青而就醫,抽血檢驗發現血紅素和血小板數值都很低,進一步檢查確定診斷為陣發性夜間血紅素尿症(PNH)。」周小姐表示,「在過去缺乏專屬藥物的時期,我只能仰賴頻繁輸血來維持體力,特別是在生理期前後,甚至每個月需要到醫院輸血兩次,對生活造成不小負擔。如果要接受牙科治療,還得先安排輸血小板。」
周小姐的血紅素長期低迷在5-6 g/dL之間,導致極度疲勞,週末必須完全休息才能應付平日的上班,連基本的家庭旅遊都成了奢求。彰化基督教醫院血液腫瘤科主任曾若涵醫師指出,雖然曾接受第一代藥物治療,但成效不甚理想。直到四年前,周小姐接受新型皮下注射藥物的治療,迎來了重大轉機。透過每個月一次在醫院進行的皮下注射,血紅素成功回升至9–10 g/dL並維持穩定,體能改善。隨著生活品質的顯著提升,讓她終於放下了心中的重擔。
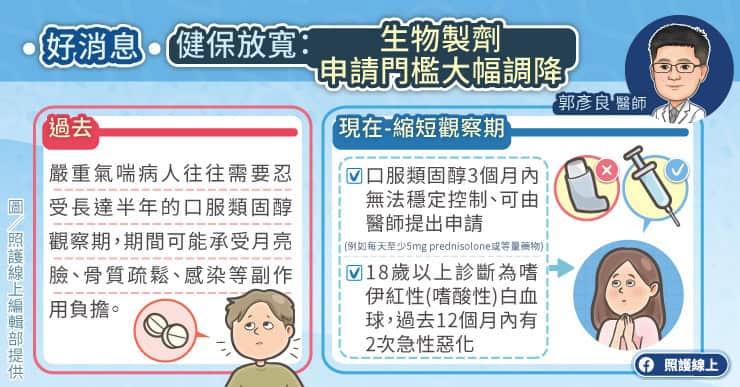
病友周小姐的經歷是過去許多陣發性夜間血紅素尿症(PNH)患者的縮影。在PNH檢測尚未普及的年代,患者的血紅素可能掉到只剩3、4 g/dL(不到正常值的一半),光靠輸血維持生命就持續了許多年。曾若涵醫師說,後來雖然開始使用第一代藥物,卻面臨健保審查的巨大壓力,擔心半年後的藥物申請無法通過。如今新一代藥物已納入健保給付幫助患者順利銜接治療,重新掌握生活主導權。
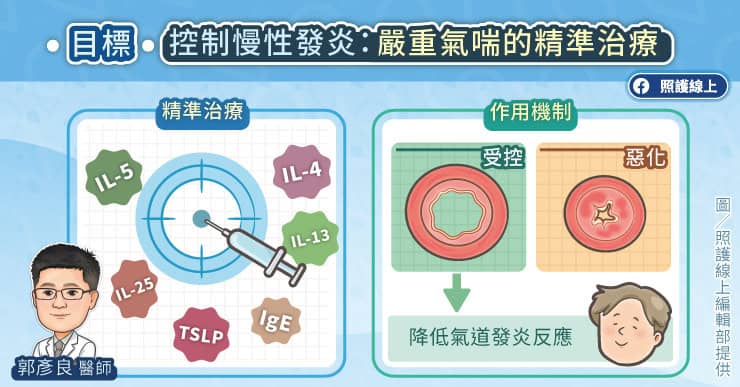
什麼是 PNH?潛藏在體內的補體攻擊
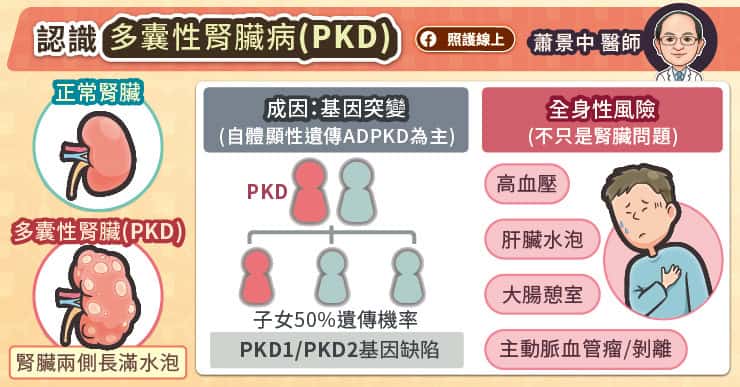
「陣發性夜間血紅素尿症」(Paroxysmal Nocturnal Hemoglobinuria,PNH)是一種罕見的後天性造血幹細胞疾病,會影響紅血球、白血球及血小板。其病因是後天性PIG-A基因突變,使紅血球表面缺乏保護性蛋白(CD55、CD59),因此容易受到免疫系統中『補體』攻擊而被破壞,產生血管內溶血。
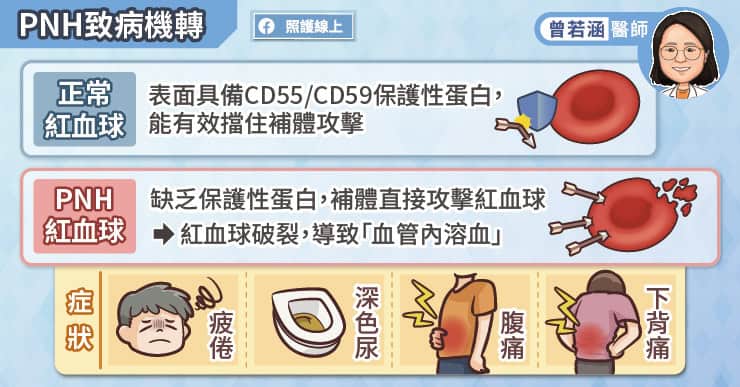
雖然名為「夜間血紅素尿」,但僅約四分之一的患者會出現典型血紅素尿。多數患者最初的症狀是與溶血或貧血相關的疲倦感、腹絞痛、下背痛、頭痛甚至發燒。
穩定控制溶血,回歸正常生活
曾若涵醫師指出,陣發性夜間血紅素尿症治療最重要的目標是穩定控制溶血、改善貧血症狀,並降低嚴重併發症的風險。讓病人能回到正常的日常生活功能,維持作息,減少輸血次數。
在過去,第一代藥物雖能幫助患者,但時間成本很高,傳統靜脈點滴每次施打加上領藥、排隊時間,往往需要四個小時以上。若藥物效果不佳遭健保停藥,患者需回歸高頻率輸血(有時不到兩週就要輸一次),長期下來會造成鐵
沉積,對器官產生不良影響。
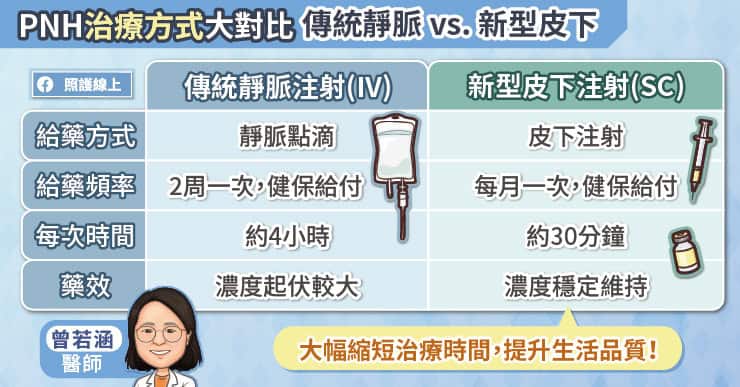
近年發展出的皮下注射選項,為病友帶來了極大幫助:
。藥效持久穩定:新藥透過延長藥物在體內作用時間的設計,使藥效維持更穩定,且緩釋型的給藥方式使藥物濃度在吸收上較傳統靜脈注射劑型平穩。
。大幅節省時間:目前健保給付的皮下注射約每個月一次。順利的時候,整個流程約半小時就能完成,不像過往點滴需滴注許久。
。提升生活品質:對於住得遠、有固定工作或因回診時間受限的病人,皮下給藥帶來的便利性顯著提高了治療的可近性。目前臨床觀察中,許多患者改用皮下注射後已可穩定控制溶血,不再需要輸血。
PNH日常照護重點
在健保制度下,由於藥物不能隨便更換,找到一個方便、有效且能持續維持的方案最重要。曾若涵醫師解釋,目前健保對藥物轉換設有相關規範(如轉換次數限制),需經醫師評估與申請。醫師在選擇藥物時會考量生活型態、居住地點、工作性質、生育規劃與回診的配合度等,與病患詳細討論後再決定用藥選擇。
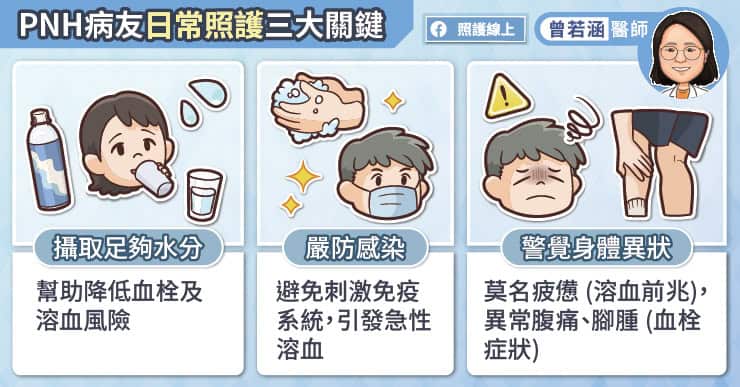
曾若涵醫師提醒,PNH病患在日常生活中應特別留意幾個重點:
。攝取足夠水分:幫助降低血栓及溶血風險。
。預防感染:病毒感染(如流感、COVID-19)會刺激免疫系統,可能引發急性溶血。
。警覺異狀:若突然感到莫名疲憊(急性溶血前兆),或出現異常腹痛、腳腫(血栓症狀)、發燒等,應儘速提前回診。
周小姐以自身經驗鼓勵並提醒其他PNH病友,隨著醫學進步與新給藥方式的出現,PNH病友現在能以更輕鬆、穩定的方式與疾病共處。請務必積極配合治療,找回屬於自己的正常人生。
筆記重點整理
● 「陣發性夜間血紅素尿症」(Paroxysmal Nocturnal Hemoglobinuria,PNH)是一種罕見的後天性造血幹細胞疾病,雖然名為「夜間血紅素尿」,但僅約四分之一的患者會出現典型血紅素尿。多數患者最初的症狀是與溶血或貧血相關的疲倦感、腹絞痛、下背痛、頭痛甚至發燒。
● 陣發性夜間血紅素尿症治療最重要的目標是穩定控制溶血、改善貧血症狀,並降低嚴重併發症的風險。讓病人能回到正常的日常生活功能,維持作息,減少輸血次數。
● 第一代藥物雖能幫助患者,但時間成本很高,傳統靜脈點滴每次施打加上領藥、排隊時間,往往需要四個小時以上。
● 新一代皮下注射選項,藥物濃度較傳統靜脈注射劑型平穩。目前健保給付的皮下注射約每個月一次。順利的時候,整個流程約半小時就能完成。目前臨床觀察中,許多患者改用皮下注射後已可穩定控制溶血,不再需要輸血。
※本文由 照護線上 授權使用,未經同意,請勿擅自轉載。
原文出處:https://www.careonline.com.tw/2026/05/pnh-260512.html